На поздних этапах осложнений сахарного диабета патологически изменяются стопы. Синдром диабетической стопы представляет собой поражение кожного покрова, нервов, сосудов, костей и мышечной ткани стопы. По статистике причиной большинства ампутаций является именно данная патология.
Причины
Основной причиной появления диабетической стопы является токсическое воздействие постоянно повышенного уровня глюкозы в крови. Однако существуют и другие факторы, способные спровоцировать развитие патологии:
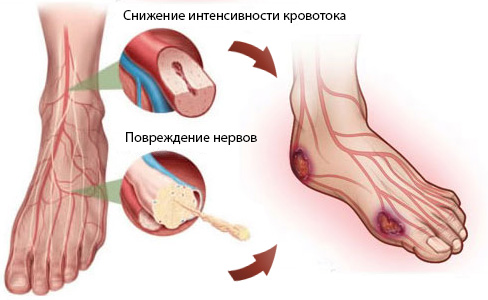
- Повреждение нервов. При этом человек постепенно теряет чувствительность в конечностях. Это приводит к тому, что пациент перестает ощущать дискомфорт в ногах при постановке, движении, использовании неудобной обуви. Кроме того, при потере чувствительности плохо ощущаются микротравмы, повреждения кожи, и даже наличие камешка в обуви. Все это приводит к постоянной травматизации ног.
- Нарушение циркуляции крови при сахарном диабете – явление нередкое. В результате конечности недополучают необходимого количества крови, ткани повреждаются.
- Травмы также играют не последнюю роль, они могут спровоцировать развитие язв на кожном покрове.
- Грибковые заболевания ногтей и кожи ног, часто появляющиеся при сахарном диабете, приводят к нарушению целостности кожного покрова, в ранки проникают микробы, возникают воспалительные процессы, которые очень тяжело и долго заживают.
Симптоматика
Вначале синдром диабетической стопы не приносит боли и страдания за счет отсутствия болевых импульсов, поскольку нервные окончания на стопе в большей степени уже погибли.
Далее больной будет жаловаться на наличие:
- отека и красноты на стопах;
- холода в пальцах, подошвах и во всем голеностопном суставе;
- «иголочек» или «мурашек» в мышцах ног;
- быстрого утомления от длительной ходьбы;
- судорог в икрах ног;
- костных деформаций, мешающих подобрать подходящую обувь.
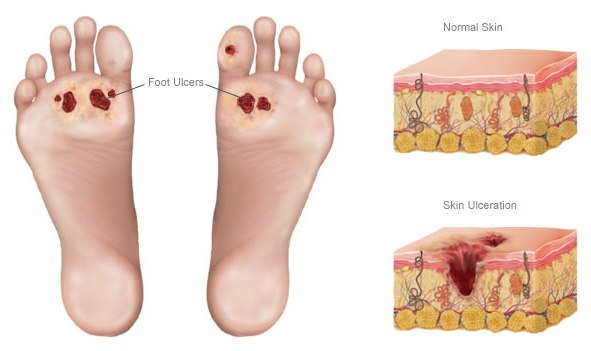
Симптомы диабетической стопы при сахарном диабете на поздних стадиях проявляются язвами на коже и гангреной в случае присоединения инфекции.
Признаки диабетической стопы проявляются, когда:
- поражаются нервные ткани — возникает полиневропатия, что заметно по деструктивным процессам на стопе;
- поражаются сосуды — прогрессирует диабетическая ангиопатия, она приводит к нейроишемической форме диабетической стопы.
В первом случае речь идет о нейропатической форме заболевания, во втором – о нейроишемической. Оба вида патологии имеют отличительные признаки.
Нейропатическая форма:
- Нормальный цвет ног,
- Стопы теплые,
- Можно прощупать артерии,
- Язвы образуются в местах с наибольшей нагрузкой,
- Ранка влажная,
- Болезненные ощущения возникают редко,
- Кожа вокруг ранки толстая,
- Часто диагностируется у молодых людей, при диабете 1 типа, у любителей выпивки.
Для нейроишемической формы заболевания характерны:
- Ноги, в частности стопы, холодные,
- Цвет кожного покрова неестественный – красный, синюшный,
- Присутствует выпадение волос на голенях,
- Повреждения часто отмечаются в местах с плохим кровоснабжением,
- Ранки сухие,
- Кожный покров становится сухим, истончается,
- Часто присутствуют болезненные ощущения,
- Наиболее подвержены люди в пожилом возрасте, курильщики, при заболеваниях сердца и повышенном холестерине.
Как формируется язва стопы?
Нейропатический дефект появляется на участках мягких тканей стопы: подошвах, промежутках между пальцами в связи с самым большим давлением костей подошвы и твердым полом.
Постепенно стопа деформируется, разрастается роговой слой (начинается гиперкератоз) и утолщается кожа. Слой гиперкератоза давит на вышележащие ткани снизу, кости — сверху. Возникает аутоклиз и воспаление, а язва стопы формируется при диабете за счет уничтожения собственных клеток гидролитическими ферментами.
Отсутствие лечения на первых порах чревато появлением поверхностных язв, затем – глубоких, трофических. Поражается жировая клетчатка под кожей, сухожилия, суставная и костная структура. Остеомиелит и гангрена являются причиной летального исхода или инвалидности, поскольку нужна ампутация стоп.
При сниженной болевой чувствительности или постоянном присутствии на подошвах мозолей и потертостей больному сахарным диабетом требуется тщательный уход ног. Следует внимательно отслеживать состояние кожи над мягкими тканями стоп, избегать:
- солнечных ожогов подошвы;
- ходьбы в тесной обуви;
- хождения босиком по песку, траве и грунту;
- химических ожогов при удалении ороговевшего слоя кожи на подошве, и не применять кератолитическую мазь или крем с салициловой кислотой.
В мелкие трещинки и ранки проникают патогенные микроорганизмы (золотистые стафилококки, стрептококки, грибы, спирохеты и прочие анаэробные организмы). Дефектная кожа в виде трофических язв становятся для них идеальной микрофлорой, что ведет к гангрене вначале поверхностной, затем внутри: жировой клетчатки под кожей, волокон мышц, связок и костей.
Теперь в мельчайших сосудах возникает тромбоз, патология распространяется в здоровых тканях. Такое инфицирование трофических язв и лежащих ниже них тканей может сопровождаться газовыделением.
Атеросклероз – причина язв стопы
При сахарном диабете часто появляется атеросклероз, поэтому артериальные сосуды (средние и мелкие) подвергаются диффузным изменениям с нарушением тока крови в магистральных сегментах и русла микрососудов.
Синдром диабетической стопы ишемической формы при атеросклерозе проявляется наличием:
- интенсивных болей, особенно в ночное время;
- послабления болей при подъеме подушки для головы, в положении сидя;
- холодной кожи голеностопа, имеющей неестественный бледный или синюшно-розовато-красный цвет;
- акральных некрозов, переходящих в трофические язвы на фалангах пальцев или краях пяток;
- вторичной инфекции, что приводит к диабетической гангрене.
Образование отеков и сустава Шарко
Патологии почек или сердечнососудистая недостаточность способствуют накапливанию в голеностопах жидкости – образованию нейропатических отеков. Окончательно причину нейропатической пастозности пока медики не знают.
Предположительно жидкость накапливается в стопах по причине:
- частого расстройства нервов вегетативной системы;
- формирующихся в большом количестве шунтов артерий и вен;
- изменения гидродинамики (давления) в мелких сосудиках.
За счет длительного деструктивного остеопороза, гиперостоза, остелиза возникает синдром диабетической стопы на фоне остеоартропатии. Кости настолько деформируются, что отекшая стопа приобретает вид «мешка с косточками» или «сустава Шарко». Таким больным требуется заказать ортопедическую обувь и срочное лечение диабетической стопы.
Диагностика
До того, как лечить диабетическую стопу, сустав Шарко нужно пройти диагностику. Лабораторными методами исследуют:
- анализы крови: общий и после бактериологического посева;
- гликемический профиль (определяют суточный уровень сахара в крови);
- содержимое язв;
- кровоток допплеровским исследованием на УЗИ.
Далее обследуют на обеих голеностопах:
- неврологическое состояние;
- ангиографию сосудов;
- рентгенографию.
Методы лечения
Есть несколько методов лечения диабетической стопы.
Операции
Проводят оперативное лечение диабетической стопы (сустава Шарко) с целью восстановления кровотока:
- дистальным шунтированием вены in situ;
- тромбартерэктомией;
- чрезкожной транслюминальной ангиопластикой.
Если выделяется газ и развивается гангрена при сахарном диабете необходимо:
- иссечение мертвых тканей оперативным вмешательством;
- внутривенное введение антибиотических препаратов;
- осуществлять контроль уровня глюкозы в крови.
При наличии тяжелого атеросклероза коронарных сосудов лечение диабетической стопы реконструктивным методом применяют не всегда. Чтобы не проводить хирургическую операцию врач должен:
- НЕ пропускать начальное зарождение трофических язв;
- НЕ допускать прогрессирования гангрены.
Для этого врач назначает:
- обработку ранок и трофических язв, используя препараты против бактерий;
- общую антибактериальную терапию;
- меры по улучшению трофики стоп;
- препараты для восстановления нормальной иннервации и улучшения метаболизма.
Медикаменты
Первые признаки сухой кожи на подошвах при сахарном диабете становятся основанием для врача назначать препараты для устранения развития синдрома диабетической стопы (сустава Шарко), поскольку кожа пропускает патогенную микрофлору. Для медикаментозного лечения назначают:
- инсулин и препараты для снижения сахара в крови;
- антибиотики с широким спектром действия, например, из ряда цефалоспоринов (Клиндамицин, Линкомицин);
- средства от болей: Анальгин, Ибупрофен, Диклофенак;
- лекарства для улучшения транспортировки крови по сосудам: Агапурин, Нормовен, Пентоксифиллин;
- местные антибактериальные и антисептические лекарства, линкозамиды;
- комплексные лекарства (Амоксиклав, Ампиокс)
- макролиды (Эритромицин).
Схему и дозировку назначают врачи: эндокринолог и невролог в соответствии с патологическим процессом стопы Шарко, наличием трофических язв, а также с показателями бакпосева, скоростью регенерации поверхности язв и ран. Проводится профилактика диабетической стопы.
При назначении комплексного лечения синдрома диабетической стопы (сустава Шарко) и с целью профилактики:
- исключаются вредные привычки пациента (прием алкоголя и курение);
- контролируется углеводный обмен;
- назначаются ингибиторы ангиопротекторов и альдозоредуктазы;
- используются методы дезинтоксикации: энтеросорбция, плазмаферез, гемосорбция;
- назначаются препараты против судорог и физиотерапевтические процедуры;
- обеспечивается максимальный покой для больной стопы, применяя кресло-каталку, один или оба костыля, мягкую и широкую обувь;
- удаляются роговые массы, мертвые ткани и обрабатываются края ранок.
Лечение народными методами
Лечить народными средствами синдрома диабетической стопы (сустава Шарко, трофических язв) в домашних условиях следует одновременно с медикаментозными средствами.
- Отвары. Варим на бане 20 сухих плодов черемухи, предварительно заливая их кипятком (1 ст.). Используем для промывания язв.
- Аппликации. Увлажненный гвоздичным маслом бинт прикладываем к раневой и язвенной поверхности. Внутрь натощак пьем 2 капли масла.
- Компрессы. Смешиваем свежий жидкий мед (100 г) с мумие (5-10 г). Пропитываем составом полоску из бинта или марли и фиксируем ее на язвах или ранах бинтами. Замену полоски выполняем 2 раза в день.
Использование живицы деревьев хвойных пород в домашних условиях:
- наливаем жидкую живицу в центр язвы или раны и прикладываем бинт. Повторяем 2-3 раза в день, предварительно обрабатывая язву спиртом. Сухую живицу растворяем в спирте, полностью заливая ее в банке;
- перетапливаем живицу с маслом сливочным (1:1) и используем крем для смазывания язв или ран.
В домашних условиях в качестве профилактики синдрома следует:
- предохранять диабетические стопы от травмирования;
- исключать порезы и ссадины, синяки и кровоподтеки;
- не применять слишком горячие ванны или ванночки для стоп, чтобы исключить ожог;
- устранять мозоли на стопах и пальцах, не допускать их появление;
- применять крем или мазь против грибкового поражения ногтей и кожи;
- бороться с врастанием ногтей без травмирования кожи;
- носить свободную обувь;
- придерживаться низкоуглеводной диеты;
- поддерживать в норме уровень сахара в крови.