Патология любой эндокринной железы может протекать по двум основным направлениям: гиперфункция и гипофункция. Не являются исключением и надпочечники. Одним из наиболее распространенных заболеваний данного органа у человека остается синдром Кушинга – нейроэндокринное поражение, которое характеризуется повышенным синтезированием и выбросом в кровь глюкокортикоидов, минералокортикоидов и половых гормонов сетчатой зоны коры надпочечников.
Некоторые базовые понятия
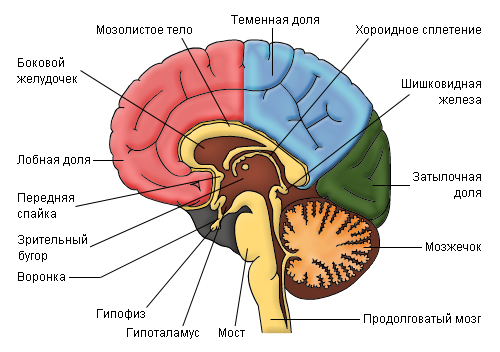
Практически в 90% случаев проблема заключается в нарушениях работы гипофиза, гипоталамуса и повышением продукции адренокортикотропного гормона (АКТГ) с развитием характерных симптомов. Тем не менее, иногда патология атакует сами надпочечные железы путем образования в них разного рода опухолей. В связи с этим необходимо понимать принципиальное различие между такими понятиями, как «болезнь Иценко-Кушинга» и «синдром Кушинга» или гиперкортицизма. Отличием является место патологии. При первом варианте – это гипофиз и гипоталамус, а при втором – надпочечники. Гиперкортицизмом называется патология эндокринной системы, возникающая в результате длительного воздействия избыточного количества кортизола на организм. Наиболее часто диагностируется у женского пола.
Классификация
Помимо вышеописанного разделения, стоит дополнительно распознавать:
- Синдром экзогенного гиперкортицизма. Проблема обусловлена длительным приемом препаратов глюкокортикоидов с целью терапии бронхиальной астмы или любых других болезней у детей или взрослых. В таком случае постоянный избыток биологически активных веществ ведет к развитию соответствующих симптомов.
- Синдром эндогенного гиперкортицизма. Присутствует патология внутренних структур. Он подразделяется на:
- Первичный. Наблюдаются расстройства выделения АКТГ гипофизом;
- Вторичный. Новообразование в коре надпочечников провоцирует скачок уровня гормонов в крови.
Важно понимать, что симптомы развывшегося гиперкортицизма во всех случаях будут практически одинаковыми, но вот подход к лечению отличается.
Также не стоит забывать про особое состояние – синдром функционального гиперкортицизма или псевдо-синдром Иценко-Кушинга. Он является следствием интоксикаций, беременности, ожирения, алкоголизма и некоторых психических расстройств. Во время данной болезни нет органического субстрата, но наблюдается повышенная продукция гормонов (кортизола, АКТГ и других). Симптомы недуга будут проявляться так же, как и при классической форме патологии.
Этиология
До сих пор ученым трудно установить ту единственную причину, которая вызывает данное заболевание. Понятно только то, что любая ситуация, которая провоцирует гиперсекрецию гормонов коры надпочечников, потенциально становится условием развития болезни Иценко-Кушинга. К таким факторам относятся:
- Аденома гипофиза;
- Продукция АКТГ разнообразными опухолями, которые могут располагаться в отдаленных от мозга частях тела (легкие, поджелудочная железа, бронхиальное дерево);
- Доброкачественная гиперплазия или рак коры надпочечников;
- Применение препаратов глюкокортикоидов и минералокортикоидов в больших количествах.
Дополнительными тригеррами развития подобных состояний являются:
- ушибы и сотрясения мозга;
- черепно-мозговые травмы;
- арахноидиты;
- энцефалиты;
- менингиты;
- субарахноидальное кровотечение и другие повреждения ЦНС, которые потенциально могут запустить процесс формирования новообразований.
Патогенез
Основой болезни Иценко-Кушинга служит нарушения процесса синтеза и высвобождения АКТГ клетками гипофиза. Все это спровоцировано снижением активности дофаминовой системы нейромедиации, которая отвечает за ингибирование выделения релизинг-гормона (кортиколиберина) гипоталамусом. Он, в свою очередь, стимулирует выброс АКТГ в кровь и гиперпродукцию кортизола, альдостерона, кортикостерона и половых гормонов надпочечников.
Как результат, наблюдается нарушение механизма обратной связи и бесконтрольная продукция этих биоактивных веществ. Развитие болезни Иценко-Кушинга аналогично протекает как у взрослых, так и у детей. Второй вариант менее благоприятный, поскольку с самого раннего возраста начинают формироваться осложнения в молодом организме, что сокращает выживаемость и качество жизни.
Главной причиной манифестации симптомов остается избыток кортизола, который наиболее агрессивно действует на организм. Наличие гиперкортицизма вызывает следующие влияния на тело человека:
- Активация процессов катаболизма. Особо это касается обмена белков. В конечном счете, развивается дистрофия мышц, костей, кожи, а со временем и полная атрофия.
- Изменения регуляции углеводов приводит к повышенному формированию глюкозы из белковых и жировых структур – глюконеогенез. Подобное явление особо тяжело протекает у детей с быстрым формированием сахарного диабета и стойкой гипергликемией.
- Гиперфункция коры надпочечников сложно влияет на обмен липидов с возникновением очень характерного типа ожирения, которое называется Кушингоид. У пациентов наблюдается отложение лишней массы в области головы и шеи («лунообразное лицо») и живота. В это же время конечности остаются нормальных размеров.
- Развитие гиперкортицизма вызывает электролитные нарушения крови с увеличением натрия и снижением калия, что становится причиной появления артериальной гипертензии (АГ).
- Иммуносупрессия глюкокортикоидами ослабляет природные защитные механизмы. Поэтому у детей и взрослых часто наблюдаются инфекционные поражения.
Симптомы
Гиперфункция надпочечников – крайне полиморфное заболевание, которое может проявляться множеством признаков. При болезни Иценко-Кушинга они следующие:
- Ожирение. «Паукообразное тело» с большим животом и относительно тонкими руками и ногами с круглым лицом.
- Красные или розово-багровые полосы на коже (стрии). Они появляются вследствие дистрофических процессов в мышечных и коллагеновых волокнах.
- Оволосение по всему телу. У женщин развивается гирсутизм из-за избытка мужских половых гормонов, которые синтезируются при синдроме гиперкортицизма. У них могут расти усы и борода в тяжелых случаях.
- У детей – нарушение процесса оссификации и задержка физического роста, у женщин – расстройства менструального цикла, у мужчин – проблемы с потенцией, эректильная дисфункция.
- Слабость в мышцах.
- Остеопороз с возможными патологическими переломами конечностей и ребер.
- Артериальная гипертензия.
- Миастения.
- Повышение резистентности периферических тканей к действию инсулина – формирование сахарного диабета 2-ого типа.
- Повышенный риск развития мочекаменной болезни и калькулезного холецистита.
- Головные боли, нарушения ритма сна, резкие изменения в настроении (от депрессии к эйфории).
- Вторичные иммунодефициты.
Болезнь Иценко-Кушинга требует адекватного лечения для предотвращения прогрессирования всех указанных выше симптомов и нормализации качества жизни пациентов.
Диагностика
Выявить истинную причину проблемы – это на 50% ее излечить. Для подтверждения диагноза синдрома гиперкортицизма используют следующие методы:
- анализ мочи на свободный кортизол;
- УЗИ;
- компьютерная (КТ) и магнитно-резонансная томография (МРТ) гипофиза и надпочечников для выявления возможных новообразований;
- рентгенография органов грудной клетки и позвоночника с целью определения наличия осложнений – патологических переломов костей;
- биохимический анализ крови. Особое внимание необходимо обратить на электролитный состав сыворотки, количество натрия и калия.
Лечение
Синдром Кушинга – заболевание, которое требует комплексного и крайне тщательного подхода к своему лечению, особенно у детей. В зависимости от этиологии недуга подходы к терапии отличаются. Тем не менее, можно выделить 2 основных направления в избавлении от проблемы:
- хирургический;
- медикаментозный.
Первый актуален при наличии новообразований в гипофизе или надпочечниках, второй – при экзогенном синдроме гиперкотицизма.
Оперативные вмешательства призваны удалить опухоль или доброкачественную гиперплазию и возобновить нормальную структуру поврежденного органа. Наиболее часто используемыми мероприятиями остаются:
- Селективная транссфеноидальная аденомэктомия. Сложная и высокоспециализированная процедура, которая требует определения четкой локализации новообразования с помощью КТ или МРТ и знания всех его точных характеристик. Она в большинстве случаев (80%) гарантирует надежный и стойкий положительный результат. После удаления аденомы недуг переходит в состояние ремиссии. Только в 10-20% возникают рецидивы. Единственным абсолютным противопоказанием является тяжелая форма заболевания и общее критическое состояние больного;
- Деструкция гиперплазии надпочечников путем введения в них склерозирующих веществ. Вся процедура обязательно предусматривает ультразвуковой контроль процесса. Наиболее часто врачи пользуются 96% этанолом и 76% урографином в пропорции три до одного. Доза зависит от симптомов и степени разрастания паренхимы пораженного органа. Данный метод редко используется в качестве монотерапии, а входит в состав комплексного лечения недуга;
- Двусторонняя адреналэктомия. Полное удаление надпочечников. Все реже встречается в практике, но иногда является единственным реальным способом исцелить пациента. Подобное направление в лечении обязует человека пожизненно принимать гормоны.
Медикаментозная терапия
Ликвидация болезни Иценко-Кушинга препаратами возможна посредством влияния 2-ух групп лекарств:
- Те, которые ингибируют секрецию АКТГ клетками гипофиза – антисеротониновые ГАМК-ергические средства (Ципрогептадин, γ-аминомасляная кислота).
- Блокаторы синтеза стероидов в надпочечниках (Кетоконазол, Метирапон).
Эти медикаменты способны влиять на базовую причину возникновения синдрома гиперкортицизма. Подавляя производство гормонов, снижают все симптомы, нормализуют общее состояние больного. Тем не менее, они редко эффективны, если применять их без дополнительного хирургического вмешательства и симптоматической терапии, особенно у детей.
Дополнительные средства, которые призваны купировать сопутствующие проявления заболевания Иценко-Кушинга:
- гипотензивные: ингибиторы ангиотензинпревращающего фермента, диуретики;
- производные калия: Аспаркам;
- сахаропонижающие: Метформин, Глибенкламид, Акарбоза;
- медикаменты, направленные на устранение остеопороза: Кальций-Д3 Никомед и другие;
- успокаивающие: Седасен, Новопассит;
- витаминотерапия.
Стоит также отметить, что терапия синдрома Кушинга должна проводиться в эндокринологическом стационаре под наблюдением врачей. Народная медицина тут не поможет. Пациенты, которым провели полное удаление надпочечников, обязаны получать заместительные гормональные средства пожизненно.
Данная патология является очень сложной в своем лечении. Тем не менее при адекватном подборе метода исцеления и доз медикаментов можно добиться отличных результатов и нормального качества жизни. Главное – вовремя продиагностировать заболевание Иценко-Кушинга и начать борьбу с ним.