Резкая и сильная боль в области немного выше пупка или в обоих подреберьях может свидетельствовать о нарушении функции поджелудочной железы или печени. Наиболее частым заболеванием, которое демонстрирует подобную картину, остается острый панкреатит. Многие стараются самостоятельно бороться с симптомами недуга. Вот почему в интернете возрастает число запросов: «что делать, если болит поджелудочная железа?». Однако стоит понимать, что лечение данной патологии должно проводиться в стационаре под тщательным присмотром врача.
Почему болит?
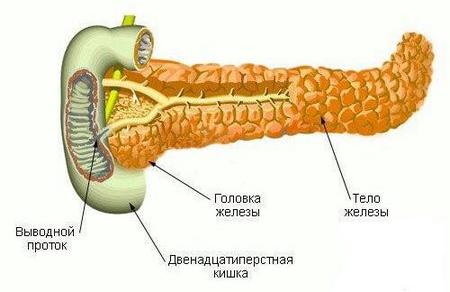
Поджелудочная железа относится к органам пищеварения и эндокринной системы одновременно. Она является одной из наибольших структур внутренней секреции. По своим размерам уступает разве, что печени. Ее главные функции включают:
- Секрецию пищеварительных ферментов: химотрипсина, липазы, трипсина, амилазы и многих других, которые помогают переваривать еду.
- Продукцию гормонов инсулина и глюкагона. Они поддерживают нормальный баланс глюкозы в теле человека и отвечают за сохранение баланса углеводов в крови.
Симптомы острого или хронического панкреатита появляются из-за нарушения первой функции. Чрезмерная нагрузка на орган ведет к усиленному выделению биологически активных энзимов, которые начинают переваривать структуру железы изнутри, что и вызывает боль. У ребенка причиной может стать резкая травма или генетическая предрасположенность. У женщин в период беременности панкреатит вызывают погрешности в диете. Железа во время вынашивания плода, как и весь организм, немного перестраивается относительно нового состояния и становится более чувствительной к внешним воздействиям. Дополнительными симптомами поражения поджелудочной железы являются следующие:
- тошнота и рвота,
- подъем температуры тела до 38-39оС,
- метеоризм, чувство распирания в животе, диарея,
- падение артериального давления, слабость, возможны даже эпизоды потери сознания.
Подобная картина особенно опасна для организма ребенка или в период беременности. Вот почему нельзя надеяться на то, что проблема пройдет сама собой.
Болевой синдром часто локализуется по типу «пояса» на животе, а иногда беспокоит только дискомфорт в правом подреберье, что часто наталкивает на мысль о поражении печени. В любом случае необходимо исключить острую хирургическую патологию и начать лечение.
Что делать?
Во время приступа панкреатита необходимо предпринять ряд шагов, которые могут потенциально снизить риск развития осложнений. Во-первых, надо помнить, что, если возникает острая боль в животе у маленького ребенка или женщины в период беременности, то – это всегда повод вызвать скорую помощь. Нельзя медлить, так как подобные симптомы могут свидетельствовать об угрожающих жизни человека состояниях. В любом случае до приезда врачей нужно выполнить пару простых шагов:
- Полностью отказаться от еды. Голодание при остром воспалении поджелудочной железы длится минимум 24 часа с момента возникновения первых симптомов. Это лучший метод первичного лечения. Орган разгружается и предотвращается последующий выброс ферментов.
- Необходимо приложить лед или любой холодный предмет к области болезненных ощущений. Пониженная температура способствует сокращению сосудов и уменьшению очага воспаления, что благоприятно влияет на самочувствие больного.
- Постельный режим. Нужно постараться максимально ограничить любую физическую нагрузку для предотвращения дальнейшего раздражения железы или втягивания в процесс желчного пузыря и печени. Триада «голод, холод и покой» остается базовым лечением, когда болит поджелудочная.
- Разрешается употреблять много щелочной минеральной воды. Она способствует выведению остатков ферментов из полости кишечника и нейтрализует повышенную кислотность, которая развивается в желудке.
- Из медикаментов можно принять препараты со спазмолитическим действием (Но-шпа, Папаверин, Спазмалгон). Они расслабляют сфинктер панкреатических проток и снимают боль. Однако нужно особо осторожно их вводить ребенку или женщине в период беременности. Это может спровоцировать аллергическую реакцию или ослабление тонуса матки соответственно.
Такой алгоритм лечения является базовым при остром панкреатите. При более легких вариантах протекания недуга можно ограничиться диетой, парочкой таблеток Но-шпы и обычным отдыхом. Однако при выраженных болях обязательно нужно обратиться к доктору для исключения серьезной патологии с втягиванием в процесс печени.
Хронический панкреатит. Что делать?
Данная патология наиболее часто возникает уже после перенесенного острого воспаления поджелудочной железы. Она протекает более мягко с периодами активизации и ремиссии. Главными направлениями в лечении данного недуга остаются:
- диета,
- медикаментозная терапия,
- смена образа жизни,
- симптоматические вмешательства.
Составление правильного рациона является наиболее важным этапом лечения болезни. Дело в том, что практически для всех заболеваний желудочно-кишечного тракта и печени, адекватное питание – это уже 60% выздоровления, если не больше. В случае с хроническим панкреатитом, базовыми принципами правильного употребления еды остаются:
- Кушать надо часто, но дробными порциями. Идеальным режимом считается 5-6-и разовый прием пищи.
- Еда должна быть максимально щадящей для слизистой оболочки ЖКТ. Для этого рекомендуется проводить ее предварительную механическую обработку (натереть или измельчить). Такой подход поможет организму быстрее усвоить питательные вещества без лишнего раздражения панкреатических клеток. Это особо важно для ребенка, женщины в период беременности или пациента с дополнительным органическим поражением кишечника (язвенный колит, болезнь Крона).
- Для предотвращения повторного возникновения симптомов из рациона нужно полностью исключить алкоголь, жареную и копченую пищу. Также не рекомендуется употреблять продукты, что активируют выделение пищеварительного сока (капуста, наваристые бульоны).
- Желательно готовить блюда на пару, запекать в духовке или варить. В таком виде они значительно меньше раздражают слизистую оболочку ЖКТ.
Важно постараться ограничить употребление сладостей и кондитерских изделий, что трудно объяснить ребенку или женщине в период беременности, когда подобные желания часто обостряются.
Медикаментозная терапия и смена образа жизни
Из лекарственных препаратов используют:
- Антациды (Омепразол, Нольпаза). Снижают кислотность желудка и предотвращают прогрессирование основного недуга.
- Спазмолитики (Но-шпа, Папаверин). Применяются только в период обострения заболевания для снятия спазма панкреатических проток. Оказывают аналогичное воздействие на желчевыводящие пути печени при втягивании ее в патологический процесс.
- Обезболивающие (Баралгин). Дозу подбирает лечащий врач. Осторожно использовать, если симптомы развиваются у маленького ребенка.
- Ферментные лекарства (Мезим, Креон, Фестал). Помогают обеспечить органу функциональный покой. Крайне аккуратно употреблять в период беременности.
Если говорить об изменении образа жизни, то необходимо полностью отказаться от курения и начать заниматься лечебной физкультурой. Такой подход укрепит все тело и благоприятно повлияет на организм.
Важно понимать, что панкреатит – заболевание, которое редко протекает самостоятельно. Зачастую страдает печень и желчный пузырь. Поэтому лечение должно быть комплексным и полноценным. Особенно должны насторожить врача симптомы острой боли в животе у ребенка или женщины в период беременности. Быстрая госпитализация и своевременно оказанная помощь может значительно ускорить процесс выздоровления пациента.